Le blanchiment dentaire
Le blanchiment dentaire ou plutôt éclaircissement dentaire permet d’éclaircir la teinte des dents.
Les différentes techniques
Ces techniques sont réservées à des cas particuliers, et ne doivent surtout pas servir de prétexte à une mauvaise hygiène bucco-dentaire !
Blanchiment ambulatoire – mode d’emploi
Dans un monde de communication, il nous appartient de répondre à la demande de plus en plus pressante de nos patients: un beau sourire et particulièrement un sourire plus éclatant. Nous pouvons aujourd’hui répondre efficacement à cette demande sans porter atteinte à l’intégrité des tissus dentaires. La «gouttière de blanchiment vital », décrite par Haywood et Heymann (1989), et le péroxyde de carbamide à des concentrations faibles (10 à 22 %), nous permettent d’éclaircir, dans la majorité des cas, le sourire de nos patients. C’est la technique dite du « home bleaching » ou « blanchiment ambulatoire ».
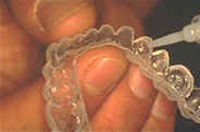 Application de gel de péroxyde de carbamide dans la gouttière
Application de gel de péroxyde de carbamide dans la gouttière
Principe d’action :
Le péroxyde de carbamide libère de l’oxygène actif lors de sa décomposition.
Celui-ci provoque une réaction de réduction et d’oxydation entre l’agent décolorant et la matière organique colorée qu’est le pigment. Indications : Elle est indiquée dans les cas de discolorations d’origine endogène jaunes, orangées ou brunes claires et les dyschromies dues à la prise de tétracyclines d’intensité moyenne, mais avant tout lorsque le patient est « demandeur ». Contre-indications : Elles sont relatives et concernent :
- Polycaries, hypersensibilité, patients nerveux, ne supportant pas la gouttière,
patients psychiquement instables, enfants et adolescents. - Contre-indication relative dans les cas de colorations très marquées,
dyschromies dues aux tétracyclines.
Avantages :
- Simplicité de mise en œuvre.
- Absence de mordançage amélaire.
- Peu de temps d’occupation du fauteuil.
- Efficacité lorsque l’indication est bien posée.
- Innocuité (étude de Haywood et Heymann 1989, Freedman 1990, confirmée par une étude in-vivo réalisée à Marseille et publiée dans « Clinic » 05/1994).
- Prix de revient raisonnable
- Contrôle quotidien de l’avancement du traitement par le patient.
Inconvénients :
Coopération du patient obligatoire : acceptation du port de la gouttière nocturne + nécessité d’un régime sans colorants (tabac, thé, café, vin, fruits rouges, épinards, betteraves………). Apparition chez certains sujets, d’un inconfort ou d’une sensibilité dentinaire cédant toujours à l’arrêt du traitement Aspect mat de la surface de l’émail pendant le traitement Pérennité du résultat non assurée : nous préconisons, pour y palier, une nuit tous les deux mois, en traitement d’entretien. A ce sujet, une étude de Haywood V.B & collaborateur a montré une stabilité à un an et demi pour 74 % des patients et à 3 ans pour 62 % des patients. Inefficacité sur les prothèses et composites. PROTOCOLE Première séance Dialogue Il devra s’instaurer d’emblée afin d’évaluer le profil psychologique de notre patient, ce qui doit être la règle avant tout traitement esthétique. Nous rechercherons les motifs de sa démarche, l’intensité de sa motivation, le résultat qu’il attend du traitement. Nous nous devons de l’informer sur la technique du blanchiment, ses avantages, ses inconvénients, sa durée, son coût et surtout sur les résultats que nous espérons pouvoir obtenir dans son cas, tout en restant très prudent. Pré-traitement Si, après cet entretien, le blanchiment reste à l’ordre du jour, nous pratiquerons un examen clinique et radiologique complet. S’il existe des caries ou restaurations non étanches, elles seront bien évidemment traitées. Les sensibilités cervicales devront être détectées et si possible soignées. Un détartrage-polissage soigneux sera effectué afin d’éliminer des colorations extrinsèques « acquises » (tabac, café, thé…………). Afin de bien documenter le dossier, des photos pré-opératoires seront réalisées. La teinte initiale sera évaluée avec la coopération du patient grâce à un teintier de référence. Une empreinte de(s) l’arcade(s) concernée(s) sera réalisée à l’alginate en pré-enduisant les faces vestibulaires à l’aide de l’index afin d’obtenir une plus grande précision dans les zones qui nous intéressent.
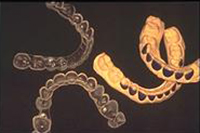 Application de gel de péroxyde de carbamide dans la gouttière
Application de gel de péroxyde de carbamide dans la gouttière
Laboratoire :
Le socle du modèle en plâtre dur issu de cette empreinte est meulé jusqu’à 3 à 5 mm de la limite cervicale. Les espaces palatins et linguaux sont supprimés. On réalise alors des réservoirs par application d’une couche d’environ 0,5 mm de résine photo-polymérisable sur les faces vestibulaires des dents à traiter, en restant à 1 mm-1,5 mm du feston gingival et sans recouvrir les bords incisifs et les faces occlusales. Cette résine sera durcie soit dans un four à polymérisation (2mn), soit grâce à une lampe à polymériser (20 à 40 secondes/dent). Le moulage ainsi préparé est placé sur le socle perforé d’une machine à former sous vide. Une feuille de vinyl d’une épaisseur de 0,9 mm (soft-tray d’ultradent ou feuille thermoformable ) est chauffée ; lorsque son affaissement atteint environ 6 cm , le thermoformage est enclenché. La gouttière ainsi formée est découpée à 0,5 mm du bord gingival ; les papilles sont bien évidemment dégagées. Du côté lingual ou palatin, le découpage est plus simple : il suffit de recouvrir quelques millimètres de tissu gingival pour favoriser la rétention de la gouttière. Placée dans un liquide de décontamination, celle-ci est prête à être utilisée pour notre traitement. Deuxième séance C’est la séance d’essayage et de « livraison » des gouttières mais aussi des seringues de gel accompagnées de conseils d’utilisation au patient. Essayage Les gouttières sont placées en bouche afin de vérifier leur mise en place correcte et leur rétention. Nous contrôlerons plus particulièrement le respect des limites comme il a été vu plus haut. Explications : En sortant de notre cabinet, le patient sera le maître d’œuvre de son propre traitement.Il faut donc lui assurer une mini-formation : Nous lui apprendrons à mettre en place et à déposer ses gouttières. Nous lui conseillerons des les porter de préférence la nuit pendant 7 à 8 heures ou dans la journée en deux périodes séparées de 4 à 5 heures de repos. Nous lui expliquerons comment et où placer le gel contenu dans les seringues. Nous lui dirons de bien nettoyer ses gouttières après utilisation (avec une brosse à dent ou un coton tige sous le robinet) et avant de les placer dans un boîtier en plastique. Enfin, il sera suggéré à notre patient de suivre un régime « sans colorants » pendant toute la durée du traitement (voir « inconvénient »). Le patient quitte le alors le cabinet dentaire, muni de ses gouttières, d’une quantité de gel pour 7 jours de traitement et d’un rendez-vous une semaine plus tard.
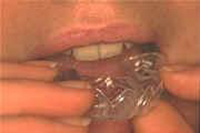
Mise en place , par le patient, de la gouttière en polyvinyl souple de « blanchiment ».
Séances de contrôle :
Nous évaluerons le résultat après 7, 14 jours, et plus si nécessaire ; évaluation d’abord subjective (par le patient et par vous même), puis objective (par comparaison avec les photographies ou la teinte de départ). Nous contrôlerons l’état gingival et l’interrogatoire nous permettra de déterminer s’il existe une sensibilité dentinaire. En cas de sensibilité dentinaire importante, nous conseillerons à nos patients d’espacer les applications, d’alterner éventuellement, gel de blanchiment et gel de fluorure de Na. Nous prendrons des photographies et un rapide dialogue avec notre patient nous amènera à interrompre ou à poursuivre le traitement.
La durée moyenne du blanchiment ambulatoire est d’une quinzaine de jours. Ce traitement simple, efficace et court, apporte satisfaction et sourire à nos patients. Il nous semble qu’il doit, aujourd’hui, faire partie de l’arsenal thérapeutique des dentistes.
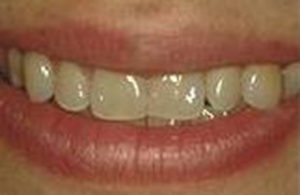
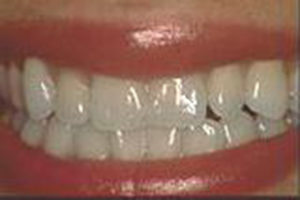
Blanchiment ambulatoire : Avant / Après
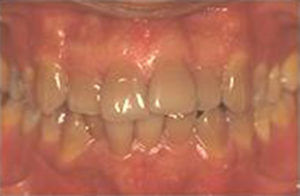
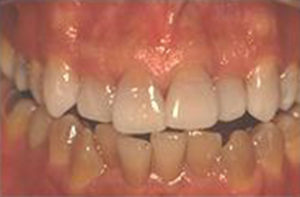
Blanchiment ambulatoire au maxillaire supérieur sur des dents dyschromiques (tétracyclines) : Avant / Après







